
|咨询电话
027-85516152 (工作日日间)
15327190618 (夜间节假日)

科普知识
News
脊柱结核的就医指征是什么?


脊柱结核并截瘫可分为早发截瘫和晚发截瘫。
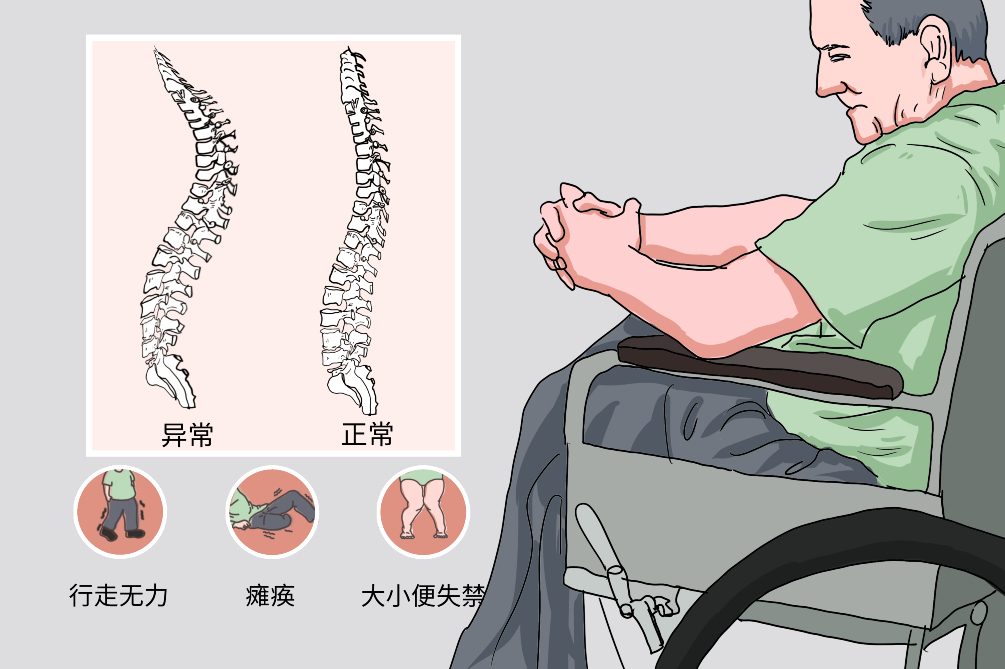
早发截瘫是由于干酪坏死物质、脓液、肉芽组织侵入椎管,或死骨、坏死的椎间盘等组织侵入椎管,压迫、刺激硬膜囊等,引起神经传导障碍而发截瘫。少数为结核杆菌侵犯脊髓引发脊髓炎,或结核杆菌侵犯致脊髓血管栓塞,后两种情况亦可引发截瘫症状,远不如上述结核病变组织压迫脊髓致截瘫的治疗效果。
晚发截瘫是由于除了椎管内的肉芽组织纤维化瘢痕包绕、压迫脊髓外,尚有破坏了的椎体缺损,致使相邻椎体脱位或半脱位畸形,椎管形状和容积改变而致截瘫,此种截瘫,预后欠佳。
病因
脊柱结核是血源播散传播的继发性病变,致病因子是结核杆菌。结核杆菌从原发病灶以血液循环进入脊柱,破坏骨质,引起脊髓损伤,就会出现并发症截瘫。
主要病因
并发截的发病机制有以下几种:
早期或病变活动期,结核脓肿、干酪样坏死组织结核性肉芽组织、死骨、坏死椎间盘等压迫脊髓,称为病变活动型截瘫。
晚期或病变愈合期,增厚的硬膜、肉芽组织纤维化、增生纤维瘢痕组织等对脊髓的压迫;脊柱结构破坏,脊柱后凸畸形或出现病理性脱位,使脊柱向后方成角,椎管前缘的椎体边缘(骨嵴)使脊髓受压或磨损,称为病变静止型截瘫。
结核病变造成脊髓血管受压或栓塞,导致脊髓缺血、变性、软化。脊柱附件破坏时,容易发生截瘫。
诱发因素
大量应用免疫抑制剂以及接受大量雌激素治疗等。导致机体免疫力低下,造成结核杆菌感染。特别是长期使用大剂量激素患者,容易造成骨质疏松,诱发脊柱病理性骨折,并发截瘫。
流行病学
脊柱结核伴截瘫的发病率在不同国家、地区报道不一,约占脊柱结核的10%~43%,以胸椎结核最常见,脊柱结核伴截瘫发病率呈下降趋势。
好发人群
免疫功能不全者
如婴幼儿、老人,由于体质较差,容易感染结核。
结核感染者
如已患有肺结核、淋巴结核或消化道结核者,并发脊柱结核的发病率增加。
症状
并发截瘫的脊柱结核可出现感觉障碍、运动障碍、括约肌功能障碍和自主神经功能紊乱,同时患者会出现全身结核感染症状。
典型症状
感觉障碍
如病人诉说有从后背向前胸或是腹部的束带样紧缩感,或有蚁爬、麻木、冷热刺激异常的感觉。
运动障碍
为了便于观察治疗中瘫痪的发展和治疗后的效果,将瘫痪病人运动功能障碍分为四级:
Ⅰ级
病人步态正常,自觉下肢有力,检查有或无踝阵挛,病理反射呈阳性。
Ⅱ级
病人行走时肌肉紧张痉挛,无力,动作不协调,需要或不需要扶拐行走,检查肢体有痉挛性瘫痪。
Ⅲ级
下肢无力,不能行走,病人被迫卧床,检查肢体呈伸直痉挛性瘫痪,约50%的病例知觉障碍。
Ⅳ级
病人出现屈曲型痉挛性瘫痪,50%以上病人知觉障碍,常有褥疮,甚或有括约肌功能障碍,此将软瘫也包括在内。
括约肌功能障碍
主要是膀胱和直肠括约肌的障碍,表现为无力、失禁等。
自主神经功能紊乱
如表现为病变椎体下的皮肤干燥、无汗、皮肤温度低,用手触摸正常椎体或是病变椎体所支配的神经上下、左右的范围有热冷分明的感觉。
其他症状
体温升高多出现在午后,体温多徘徊在37~38℃之间,常有全身乏力、消瘦、夜间盗汗等症状。
并发症
混合感染
并发截瘫的脊柱结核患者,骨和关节病灶所产生的脓液最初汇集在病灶附近。脓液增多,压力加大,则脓液沿组织间隙或解剖孔道向远方流注,形成流注脓肿,最后可向体外或体内空腔脏器穿破。脓肿穿破后,体内空腔脏器或体外的细菌可进入骨和关节病灶内,使该病灶由单纯的结核菌感染变为并有其他化脓菌的混合感染。这时窦道排脓增加,患者体温升高,中毒症状加剧,给治疗增加不少困难。
泌尿系统感染
部分患者因为大小便失禁,尿潴留需要长时间留置导尿管,很容易并发泌尿系统感染。
褥疮
患者长期卧床,皮肤失去感觉,局部血液循环不佳,骨隆起部皮肤长期受压后,如果护理不当,易发生褥疮。
下肢深静脉血栓
患者长期卧床,导致静脉血流滞缓,血液在深静脉系统内由液态转化为固态,血液凝固成血栓。
就医
当患者出现结核的全身反应及局部反应,且由脊髓受压的表现,如束带感、肢体运动及感觉障碍及应及时到骨科就诊,通过X线、CT、MRI等影像学检查可了解骨质破坏情况及脊髓受压情况。本病需与脊柱转移瘤相鉴别。
就医指征
有结核的患者应定期体检,一旦体检中发现脊柱结核的体征,都需要在医生的指导下进一步检查。
发现前胸和腹部有感觉异常,行走笨拙,腿脚不听使唤,遗尿等症状,应及时就医。
已经确诊脊柱结核的患者,若见双下肢发僵、发硬,感觉丧失,大小便失禁等症状,应立即就医。
就诊科室:武汉市金银潭住院部北五楼骨外科。
目前,脊柱结核并发截瘫以胸椎结核的发生率最高,其次为颈椎,腰椎结核不易发生截瘫。虽然椎弓结核少见,但容易发生截瘫。临床表现除结核的全身和局部临床表现外,还有脊髓受压的临床表现,治疗应采取手术治疗,若治疗及时,截瘫有恢复的可能。
- 上一篇:颈淋巴结核的健康宣教
- 下一篇:学校为何易发生结核病?



